Desechar sustancias tóxicas a través del sistema glimfático, mantener la homeostasis y plasticidad sináptica neuronal, biosintetizar proteínas y mediadores químicos cerebrales, procesar información de la vigilia y consolidar la memoria son algunas de las numerosas funciones reguladoras que suceden mientras dormimos. Dormir también optimiza la memoria inmunológica post- vacunación.
Dra. Cecilia Orellana
Neuróloga
Medicina del Sueño
Neuroinmunología Clínica
Dormir ocupa aproximadamente un tercio de la vida del ser humano adulto. Durante el sueño ocurren múltiples procesos indispensables para mantener la homeostasis en todos los sistemas orgánicos. Una compleja red de núcleos y neurotransmisores cerebrales comanda estas modificaciones siguiendo un ritmo endógeno orquestado desde el reloj central (núcleo supraquiasmático) sincronizado con el ciclo luz – oscuridad (ritmo circadiano).
Desechar sustancias tóxicas a través del sistema glimfático, mantener la homeostasis y plasticidad sináptica neuronal, biosintetizar proteínas y mediadores químicos cerebrales, procesar información de la vigilia y consolidar la memoria son algunas de las numerosas funciones reguladoras que suceden mientras dormimos.
Relación entre el sistema nervioso central y el sistema inmune
El sistema inmune y el nervioso central comparten las propiedades de detectar estímulos ambientales, generar respuestas adecuadas y convertir este conocimiento en registros de memoria que preparan al organismo para una rápida adaptación a su entorno.
En el desempeño de estas funciones interactúan estrechamente un factor de estrés mental o físico agudo que activa procesos de alarma en el sistema nervioso central -estimulando el eje neuroendocrino hipotálamo-hipófiso-adrenal y el sistema nervioso autónomo-, también inducirá una respuesta inflamatoria acompañante. Por su parte, un agente microbiano detectado por el sistema inmunitario provocará respuestas neuroconductuales, endocrinas y disautonómicas de adaptación.
Dormir saludablemente en cantidad y calidad es indispensable para mantener la homeostasis inmunitaria: reduce la susceptibilidad a las infecciones e incrementa la respuesta inmune específica post vaccinales.
Este fenómeno refleja el concepto de que el sistema inmune es nuestro “sexto sentido” que reconoce estímulos que no podemos ver, oír, saborear, tocar u oler, y transmite esta información al cerebro. Múltiples conexiones anatómicas y fisiológicas aseguran esta comunicación, incluyendo ramos nerviosos del nervio vago y fibras simpáticas hacia los principales órganos del sistema inmunológico. Mensajeros químicos como el óxido nítrico, péptidos neuroendocrinos como el factor liberador de corticotropina (MRC) y grandes proteínas como citoquinas y factores de crecimiento también unen estos sistemas, organizando acciones coordinadas para la defensa del organismo.

El sueño comanda las oscilaciones circadianas del sistema inmune
La actividad diurna, predominantemente volcada al exterior, pone en marcha funciones orgánicas adaptativas que enfrentan el desafío de la interacción con el ambiente. Esto se traduce en un predominio del sistema simpático (reacción de lucha o huída) y la preferencia de un estado antiinflamatorio relativo con aumento de la cortisolemia, disminución de la hormona del crecimiento (GH) y producción de citoquinas antiinflamatorias como la IL10.
Durante el sueño, en cambio, disminuye el enfrentamiento a antígenos exógenos y se atraviesa un período de reconstrucción y de puesta en marcha de líneas de defensa inmune, favoreciendo un estado proinflamatorio. Dormir apoya el desarrollo de la inmunidad adquirida mediante la secreción de adyuvantes como la hormona del crecimiento (GH), la prolactina y la IL 12 segregada por las células dendríticas presentadoras de antígenos.
Estos cambios ocurren fundamentalmente durante el sueño no REM, etapa caracterizada electroencefalográficamente por ondas de alto voltaje y baja frecuencia (ondas delta), que predomina en la primera mitad de la noche. En este período se ha comprobado el aumento de citoquinas proinflamatorias y descenso de las antiinflamatorias, así como los cambios hormonales descriptos anteriormente, que están directamente ligados a la presencia de sueño no REM.
El sueño consolida la memoria inmunológica
Múltiples estudios destacan el rol del sueño en la consolidación de la inmunidad adquirida. Se redistribuyen LT y células dendríticas hacia los ganglios linfáticos, favoreciendo la presentación de antígenos y estimulando la formación de LT CD 4 memoria y diversas inmunoglobulinas.
La privación de sueño moderada, ya sea al final o al inicio de la noche, produce disminución del número de linfocitos NK (natural killer) y de su actividad en hombres sanos. Parece que aún cambios modestos en el tiempo total de sueño acarrean consecuencias en el estado inmune, posiblemente por activación adrenérgica consecuencia de la privación de sueño.
Influencias del sistema inmune sobre el sueño
Es bien conocido que las infecciones incrementan la necesidad de dormir. Algunos péptidos de la cápsula de los microorganismos responsables de la infección poseen capacidad hipnogénica y además determinan producción y liberación de citoquinas con efecto promotor de sueño y fiebre, como Interleukina 1 (IL1), Interleukina 6 (IL6) y Factor de Necrosis Tumoral Alfa (TNF α). Se integra así una intima relación de retroalimentación entre respuesta inmune y el sueño.
La modificación del comportamiento ante la enfermedad (fatiga, alteraciones del sueño, anorexia y aumento de la sensibilidad al dolor) forma parte de esta compleja interacción entre ambos sistemas.
Los profesionales que realizan trabajos en turnos rotatorios (personal de salud, bomberos, etc.), deben asegurar noches adecuadas de descanso antes y después del día de la vacunación.
Melatonina e inmunidad
La melatonina, neurohormona producida durante la noche por la glándula pineal, además de su propiedad cronobiótica (reguladora del horario de sueño y de ritmos circadianos) es moduladora pleiotrópica del sistema inmune, por lo cual algunos autores la califican de “buffer inmunológico”.
Posee actividad inhibitoria sobre la proteasa Mpro, lo cual prevendría la replicación viral de SARS-CoV-2 y podría ser usada como tratamiento adyuvante de la infección permitiendo una recuperación más rápida en quienes sufren la enfermedad. Melatonina no es un antiviral convencional, ya que es través de sus propiedades antiinflamatoria, citoprotectora, antioxidante y estimulante del sistema inmune que logra un perfil de protección antiinfecciosa.
Sueño y efectividad de las vacunas
Dormir bien mejora la respuesta a las infecciones y optimiza la inmunidad adquirida con la vacunación. Los adultos con sueño insuficiente o de mala calidad tienen mayor riesgo de desarrollar infecciones del tracto respiratorio superior luego de exponerse a un rhinovirus, en comparación con personas de sueño normal. Un estudio reciente comprobó que la mayor duración del sueño en las dos noches previas a vacunarse contra la influenza aumentó el título de anticuerpos específicos medidos uno y cuatro meses post vacunación.
Adultos sanos que durmieron saludablemente antes y después de la vacunación anti-hepatitis A y hepatitis B mostraron títulos mayores de Linf Th antígeno específico y de Ig G1 específica que personas privadas de sueño. Este resultado favorable estuvo asociado a mayor potencia espectral (actividad de onda lenta) del sueño no REM durante la noche post vacunación y mayores niveles en sangre de GH y Prolactina, indicando que este efecto es dosis dependiente de la cantidad y profundidad del sueño nocturno.
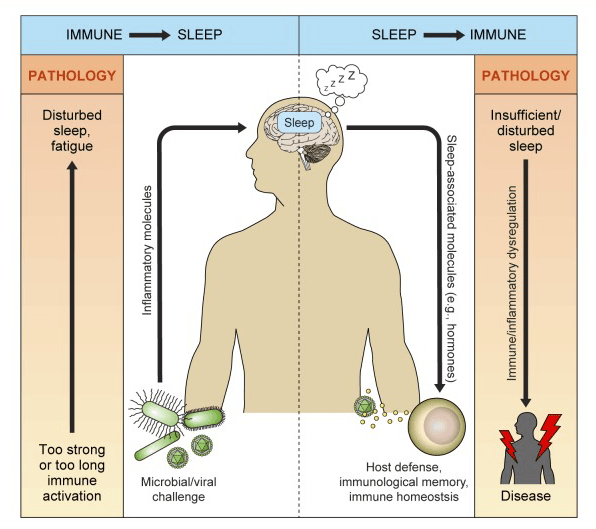
Relación sueño e inmunidad.
Bibliografía
- Barriga-Ibars C, Rodríguez-Moratinos A. , et als – Interrelaciones entre el sueño y el estado inmune- Rev Neurol 2005; 40 (9): 548-556
- Carrillo-Vico A, Lardone P et als . (2013) Melatonin: Buffering the Immune System. Int. J. Mol. Sci., 14, 8638-8683; doi:10.3390/ijms14048638
- Feitosa E., Francisco Tiago Dos S S Júnior. COVID-19: Rational discovery of the therapeutic potential of Melatonin as a SARS-CoV-2 main Protease Inhibitor (2020) Int. J. Med. Sci., Vol. 17; 17(14): 2133-2146. doi: 10.7150/ijms.48053
- VlachouM, Angeliki S : Pineal hormone Melatonin as adjuvant for therapy for COVID-19 treatment Review. – (2021) Int Journ Mol Med. Vol 47 , 2-9. doi:10.3892/ijmm.2021.4880
- Prather A, Pressman S, et als (2021) Temporal Links Between Self-Reported Sleep and Antibody Responses to the Influenza Vaccine Int.J. Behav. Med. 28:151–158
- Lange t, Dimitrov S. Sleep after Vaccination Boosts Immunological Memory . The J of Immunol, 2011, 187: 283–290
- Prather AA, Hall M, et als (2012) Sleep and antibody response to hepatitis B vaccination. Sleep 35(8):1063–106
AASM – National Healthy Sleep Awareness Project.http:// https://aasm.org/healthy-sleep-and-immune-response-to-covid-19-vaccination/
Dra. Cecilia Orellana
Neuróloga
Medicina del Sueño
Neuroinmunología Clínica

