Dr. Pablo S. Fernández Monteagudo
Presidente Sociedad Uruguaya de Oftalmología
Pediátrica (SUOPE)
El traumatismo ocular es una lesión provocada por un golpe, corte o quemadura que daña el ojo o los tejidos perioculares. En los niños, la mayoría tienen síntomas como ojos rojos, dolor, lagrimeo, sensación de cuerpo extraño, etc.
Se le llama traumatismo ocular a aquella lesión provocada por un golpe, un corte o una quemadura que daña el ojo o los tejidos perioculares. La mayoría de los traumatismos oculares en niños tienen síntomas como ojos rojos, dolor, lagrimeo, sensación de cuerpo extraño, etc. Los casos más graves pueden cursar con disminución de visión, pupila deformada, un ojo más salido que el otro, falta de movilidad del ojo, visión doble, herida importante en párpados, presencia de sangre en las estructuras del ojo, etc.
Los accidentes a nivel ocular, pasan todo el tiempo y los niños son más propensos a tenerlos. Una pequeña distracción o descuido puede causar serias lesiones en cualquier parte del cuerpo de un menor. En edad preescolar y escolar es primordial evitar heridas oculares al jugar con objetos punzo penetrantes como tijeras con punta, lápices de grafito con puntas afiladas. Se deben usar lápices de cera, bolígrafos y marcadores en vez de lápices. Evitar navajas y cuchillos afilados, alambres, dardos, pistolas de dardos y balines. De usarlas, debe ser bajo supervisión de adultos y nunca apuntar a personas o espacios vacíos.
Este trabajo se presenta como un protocolo de manejo de trauma ocular que corresponde a un resumen con recomendaciones claves para médicos no especialistas en oftalmología, así como para conocimiento de otros profesionales de la salud que se enfrenten al manejo inicial de las patologías comprendidas en este protocolo, otorgando una mayor y mejor aproximación a esta disciplina.
Objetivos
– Entregar recomendaciones basadas en la mejor evidencia disponible acerca del manejo de personas con trauma ocular.
– Estandarizar el manejo del trauma ocular a nivel del servicio de urgencias.
Población objetivo
– Usuarios que sufren trauma ocular en la etapa pediátrica y adolescencia.
Definición
– El trauma ocular se define como el traumatismo originado por mecanismos contusos o penetrantes sobre el globo ocular y sus estructuras anexas, ocasionando daño tisular de diverso grado de afectación que pueda comprometer la función visual en forma temporal o permanente.
Epidemiología
- Segunda causa de visita oftalmológica pediátrica en urgencia.
- Principal causa de ceguera monocular irreversible en niños.
- Causa más importante de morbilidad ocular infantil.
- Es más frecuente en países subdesarrollados y estratos sociales menos favorecidos.
- Impacto socioeconómico, físico y psicológico.
En niños pequeños el lugar más frecuente donde ocurren los traumatismos oculares es en la casa, más precisamente en la cocina. También pueden ocurrir lesiones con juguetes.
En niños mayores de ocho años los traumatismos ocurren mientras realizan deportes o por violencia física.
Existe mayor incidencia entre los 11 y los 15 años y en los varones una relación 3-5/1.
Clasificación
Utilizaremos la clasificación internacional de Birmingham, descrita en el cuadro 1:
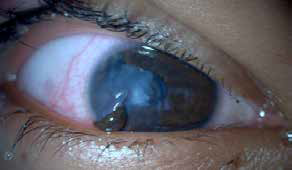
- Trauma ocular cerrado: la persona presenta indemnidad de las membranas que conforman y protegen el ojo (córnea-esclera). Puede o no acompañarse de una gama de lesiones tisulares internas que van del grado más leve al severo (globo cerrado).
- Trauma ocular abierto: paciente se presenta con ruptura de estas membranas, el cual puede comprometer la región corneal, escleral o en la inserción de los músculos extraoculares (globo abierto).
Se considerará como trauma oculargrave las siguientes patologías :
1-Herida penetrante ocular.
2- Herida penetrante con cuerpo extraño intraocular (CEIO).
3- Herida perforante ocular.
4- Rotura ocular.
5- Contusión grave del globo ocular y tejido orbitario:
-Hipema traumático (sangre en cámara anterior del globo ocular).
– Desprendimiento de Retina (DR) traumático.
– Causticación grave (quemadura química ocular).
– Laceración conjuntival >10 mm o sospecha de herida penetrante ocular.
– Laceración corneal.
– Catarata traumática.
– Endoftalmitis traumática (infección intraocular).
– Fractura orbitaria (se considerarán las fracturas orbitarias con enoftalmos mayor a 2 mm y/o hipoftalmos para reparación por especialista).
– Herida palpebral con compromiso de vía lagrimal y/o borde libre.
– Otras lesiones traumáticas severas.

Resumen del manejo del trauma ocular
I. Trauma ocular cerrado
- Cuerpo extraño corneal, conjuntival o tarsal
Intento de retiro bajo anestesia tópica (proparacaina) con cotonete de algodón o irrigación con suero fisiológico por parte del personal de la salud de puerta de urgencia.
• Si el retiro es exitoso → Tobramicina o ciprofloxacina ungüento con oclusión ocular compresiva y control en policlínica con oftalmólogo dentro de las 24 horas.
• Si el retiro es frustro → derivación a oftalmólogo para valoración a la brevedad.
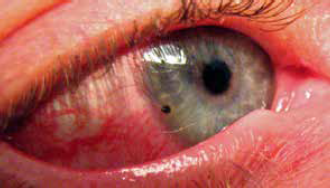
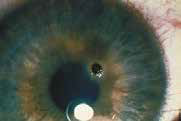
2- Laceración conjuntival
a) En caso de presentar uno o más de los siguientes elementos:
– Lesión mayor de 10 milímetros.
– Sospecha de compromiso escleral.
– Lesión de alta energía.
– Signos de complicación intraocular: disminución de agudeza visual , Hipema (sangre en cámara anterior del globo ocular), disminución del campo visual, dolor que no cede con analgésicos.
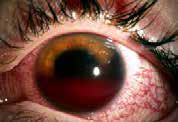
Se debe indicar manejo con protector ocular asociado a analgesia sistémica y derivación a oftalmólogo a la brevedad.
b) Lesión menor a 10 milímetros sin signos de complicación intraocular:
- Tobramicina o ciprofloxacina ungüento con oclusión ocular compresiva asociado a analgesia sistémica si es necesario y control dentro de las 24 horas con oftalmólogo en policlínica.
- En casos de signos de complicación intraocular, derivar a oftalmólogo a la brevedad.
3- Contusión periocular
- Uso de analgesia sistémica y evaluación externa del globo ocular.
- Derivar al oftalmólogo dentro de las 24 horas toda contusión periocular.
4- Heridas palpebrales
- Compromiso canto medial palpebral.
- Compromiso de vías lagrimales.
- Compromiso del músculo elevador del párpado.
- Compromiso de borde palpebral.
- Sospecha de compromiso del globo ocular.
- Sospecha de fractura de órbita.
- Cuerpos extraños que no se retiran de forma fácil.
- Casos de lesiones por mordeduras de animales o humanas.
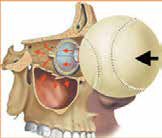
a) En caso de presencia de uno o más elementos de los descritos anteriormente:
- Utilizar protector ocular.
- Analgesia.
- Derivación a oftalmólogo a la brevedad.
b) Si no presenta los elementos descritos anteriormente:
- Limpieza de lesión con suero fisiológico con retiro de cuerpos extraños.
- Consulta con oftalmólogo dentro de las 24 horas.
- Analgesia y antinflamatorios sistémicos.
- Realizar profilaxis antibiótica con cefalosporinas de primera generación sistémica por cinco días.
No olvidar que se debe utilizar protocolo VAT y/o profilaxis de rabia en los casos necesarios.

5- Lesión lamelar corneal no penetrante o herida corneal de espesor parcial
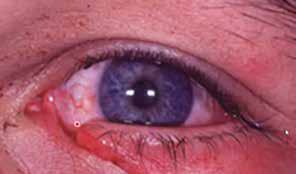
a) Presencia de cuerpo extraño en el espesor de la córnea:
- Aplicar tobramicina o ciprofloxacina en ungüento.
- Parche ocular compresivo.
- Si es necesario utilizar analgesia sistémica.
- Derivar al oftalmólogo de forma urgente.
b) Lesiones corneales mayores a 10 mm:
- Aplicar tobramicina o ciprofloxacina en ungüento más parche ocular.
- Utilizar analgesia sistémica.
- Derivar al oftalmólogo de forma urgente.
c) Sospecha de cuerpo extraño intraocular o perforación:
- Realizar protocolo de herida ocular abierta.
- Usar antibióticos sistémicos profilácticos (Ceftriaxona 1 gr I/V).
6- Causticaciones oculares
En caso de contacto ocular con químicos, se sugiere irrigación con solución fisiológica. La solución fisiológica debe aplicarse hasta neutralizar el pH (habitualmente implica 3000 a 4000 cc de solución fisiológica).
a)En caso de presentar al examen opacidades corneales, mala visualización de iris o pupila o isquemia limbar (quemadura química ocular severa), se debe:
- Derivar de forma urgente al oftalmólogo.
- Iniciar tratamiento con lágrimas artificiales cada dos horas.
- Analgesia sistémica.
- Protector ocular.
- No utilizar parches oculares o ungüentos.
b) En caso de no presentar opacidades corneales ni mala visualización de iris o pupila y/o sin isquemia limbar (quemadura química leve), se debe:
- Analgesia sistémica.
- Oclusión con ciprofloxacina o tobramicina + dexametasona.
- Control con oftalmólogo dentro de las 24 horas.
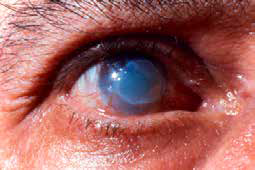
7. Quemadura ocular actínica
Se produce al estar expuesto a la luz de soldadura. El examen debe realizarse con anestesia tópica.
a) En caso de presencia de cuerpos extraños oculares, iniciar protocolo de cuerpo extraño en el punto uno de trauma ocular cerrado antes descrito.
b) Si no hay sospecha de cuerpo extraño ocular:
- Aplicar tobramicina o ciprofloxacina ungüento oftálmico más parche ocular compresivo.
- Se debe controlar con oftalmólogo dentro de las 24 horas.
II. Trauma Ocular Abierto
Se incluyen dentro de esta categoría:
- Herida penetrante ocular.
- Herida perforante ocular.
- Estallido ocular.
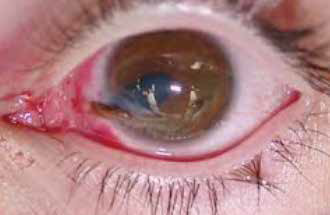
Manejo del trauma ocular abierto:
1. Iniciar profilaxis antibiótica sistémica:
– Primera línea: Ceftriaxona 1 gr endovenosa cada 12 horas.
– Segunda línea: Ciprofloxacino 400 mg endovenoso cada 12 horas.
2. Evitar maniobras de Valsalva. Se sugiere tratamiento con antieméticos y/o laxantes sistémicos.
3. Protector ocular evitando la compresión ocular.
4. No usar colirios.
5. Protocolo VAT según la anamnesis del paciente.
6. En caso de sospecha de cuerpo extraño intraocular, solicitar tomografía axial de cráneo con enfoque de órbita sin contraste y corte de dos milímetros.
Estas acciones no deben retrasar la derivación de los pacientes para evaluación por Oftalmología.
Un capítulo especial surge cuando se sospecha de maltrato infantil, especialmente en niños pequeños, lactantes que aún no logran un sostén cefálico importante. Aquí podemos encontrar el Síndrome de Niño Sacudido, maltrato infantil que puede provocar un daño cerebral irreparable o la muerte.
En caso de sospecha de maltrato infantil es fundamental la derivación con oftalmólogo a la brevedad para realizar un fondo de ojos dilatado, el 85% de los casos de Síndrome de Niño Sacudido tienen manifestaciones oculares. Los hallazgos patognomónicos son hemorragias retinianas sin estigmas de traumatismo ocular.
Bibliografía
- Guía de Práctica Clínica Trauma Ocular. Ministerio de Salud de Chile. 2017
- Kuhn F, Morris R, Witherspoon CD. Birmingham eye trauma terminology (BETTS): Terminology and classification of mechanical eyes injuries. Ophthalmol Clin North Am.
2002; 15(2): 139-43. - Kuhn F, Maisiak R, Mann L. The ocular trauma score (OTS). Ophthalmol Clin North Am. 2002; 15(2): 163-5.
- Hughes, W., Alkali burns of the eye. I. Review of the literature and summary of present knowledge. Archives of ophthalmology, 1946. 35: p. 423.
- Recomendación de expertos, Guías Clínicas GES de Trauma Ocular. 2019.
- Scott R. The Ocular Trauma Score. Community Eye Health. 2015;28(91):44–5 7. Pérez García D, Eguía Martínez F, García Guerra A, Cruz Ordaz E. Utilidad del “Ocular
Trauma Score” como herramienta de pronóstico visual en lesiones traumáticas oculares. Revista Cubana de Oftalmología. 2010 Dec;23(2):196– 208.
