Gerontoxon o arco senil, indicador de dislipemia
Dr. Romero Galván.
Diplomado en Lipidología (FREPREVA/UBA, Buenos Aires 2011).
Esta manifestación de la superficie ocular se caracteriza por una opacidad blanco-grisácea en la periferia de la córnea causada por la infiltración de partículas lipídicas. Tiene una incidencia del 60% en pacientes entre 40 y 60 años y es muy frecuente con el avance de la edad. Se trata de un signo para tener presente, pero no parece tener capacidad predictora de desenlaces cardiovasculares específicos
Actualmente se ha perdido, por diversos motivos (tiempo, formación, virtualidad etc.) el ejercicio de la semiología médica y la observación de los signos clínicos que nos aproxima a un diagnóstico certero al realizar la agrupación sindromática.
Uno de los signos muy frecuente y que poco se ha valorado es el arco senil o gerontoxon (Figura 1 y Figura 2).
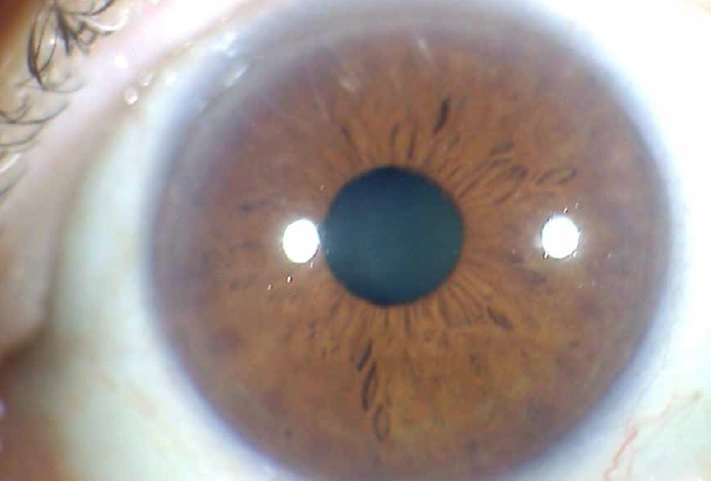
Figura 1. Paciente de 62 años portador de una dislipemia pura y con antecedentes familiares de IAM. Obsérvese el halo blanquecino bilateral en la periferia de la córnea, la rodea en forma completa (Caso personal del Dr. Romero Galván).
Figura 2. Arco senil en el mismo paciente de la figura anterior.
Es una manifestación de la superficie ocular que se caracteriza por una opacidad blanco- grisácea en la periferia de la córnea y que se separa del limbo esclerocorneal por un espacio libre de esa opacidad (1) y que puede ser parcial, tipo en media luna, o rodear toda la córnea, simétrica y bilateral (2).
Su incidencia es del 60% en pacientes entre 40 y 60 años y muy frecuente con el avance de la edad. Es más frecuente en varones y en las personas afrodescendientes que en las de raza blanca (3), (4).
Se debe a la infiltración en el estroma corneal de partículas lipídicas como ésteres de colesterol, LDL, TG. IDL, que también infiltran las membranas de Bowman y de Descemet.
Ha sido Rudolf Virchow el primero que propuso la asociación entre arco senil y la aterosclerosis (5) y la hipótesis de un mismo mecanismo de formación.
Nunca afecta el área central de la córnea, de manera que no produce defectos visuales, cursa en forma asintomática sin producir complicación alguna.
Patogenia
El compromiso periférico podría explicarse por varios mecanismos, la córnea tiene un gradiente de temperatura que facilitaría que el colesterol y el LDL se depositen predominantemente en la periferia.
La córnea al ser avascular y nutrirse por difusión desde el limbo esclerocorneal (en la periferia) y es dicha estructura la fuente de las lipoproteínas como LDL y la organización de la densidad del colágeno en la córnea varía entre la periferia y en centro, determinando que haya selectividad del tamaño de las moléculas que pueden o no pueden pasar hacia el centro.
Si bien es un signo para tener presente, en los estudios de cohorte más grandes en población general, la presencia de arco senil no parece tener capacidad predictora de desenlaces cardiovasculares específicos (infarto de miocardio, enfermedad cardíaca isquémica, accidente cerebrovascular isquémico, muerte, ) (6) a diferencia de los xantelasmas (xantomas de la piel de los párpados), que sí demostraron capacidad predictora en términos multivariados en población general (1). A pesar de no predecir eventos, se debe tener muy en cuenta para investigar dislipemias como en este paciente de 62 años que mostró el perfil lipídico de la Figura 3.
Figura 3. Col: 341 mgrs, HDL: 36 mgrs, LDL 266 mgrs. Con TG normal por lo que es una dislipemia pura, una R:Col/HDL de 9.47 y LDL/HDL: 7.41 (octubre/2011).
Podemos observar una hipercolesterolemia por encima de 200 mgrs (341), una hipoalfalipoproteinemia (HDL) de 36 mgrs y una LDL de más de 100 mgrs (266). En estos casos, frente a una dislipemia pura y con LDL que superen los 190 mgrs asociado a AF de IAM (padre a los 55 años y hermano a los 49 años, ambos fallecidos), se debe investigar mutaciones del gen que codifica el receptor de LDL (Figuras 4 y 5).
Figura 4. Genealogía del paciente descrito, en la cual sus hijas y sobrinos presentan mutaciones del R/LDL, estamos frente a una hipercolesterolemia familiar (HF).
Figura 5. Electroferograma. Mutación de Noruega en la que la Citocina es sustituida por una Guanina en la posición 1201 del gen del receptor de LDL y produce un cambio de aminoácidos en la posición 380 de ese receptor, cambia Leucina por Valina, llevando a una disfunción de este.
Estos pacientes deben ser medicados con altas dosis de Estatinas para llegar a las metas de una LDL por debajo de 100 mgrs. (Figura 6).
Figura 6. Lipidograma (Dic/2020), normal con LDL: 91 mgrs y está tratado con 80 mgrs de Atorvastatina más Ezetimibe, sin efectos secundarios ni aumento de TGP ni TGO.
Contamos con una casuística de 65 pacientes estudiados con HF y todos han llegado a las metas lipídicas y con un seguimiento de 10 años. Una vez confirmada la HF también se les ha solicitado los FR emergentes como niveles de Lp(a), homocisteína, PCR y varios han presentado Lp(a) por encima de 30 mgrs, siendo el valor más alto hallado 221 mgrs, debiéndose prescribir antiagregantes plaquetarios ya que dicha lipoproteína es muy aterotrombótica.
Bibliografía
- Christoffersen M, Frikke-Schmidt R, Schnohr P, et al. Xanthelasmata, arcus corneae, and ischaemic vascular disease and death in general population: prospective cohort study. BMJ. 2011; 343: d5304.
- Zech LA, Hoeg JM. Correlating corneal arcus with atherosclerosis in familial hypercholesterolemia. Lipids in Health and Disease 2008, 7: 1 – 15.
- Duke-Elder S., Leigh A.G. System of ophtalmology, diseases of the outer eye. 8 St. Louis: Mosby Year Book, 1965.
- Arffa RC., Grayson. Enfermedades de la córnea Mosby Year Book. 3ª Ed. Barcelona.
- Virchow R, Ueber perenchymatöse Entzündung. En: Archiv für pathologische Anatomie und Physiologie und für klinische Medicin – Volumen 4. Berlin; 1852: 261 – 324.
- Fernández AB, Keyes MJ, Pencina M, et al. Relation of corneal arcus to cardiovascular disease (from the Framingham Heart Study data set). Am J Cardiol. 2009; 103 (1): 64 – 66.
